ESAMI
In genere il primo esame che viene richiesto è una esofagogastroduodenoscopia perché i sintomi sono spesso confusi con quelli del reflusso gastro-esofageo.
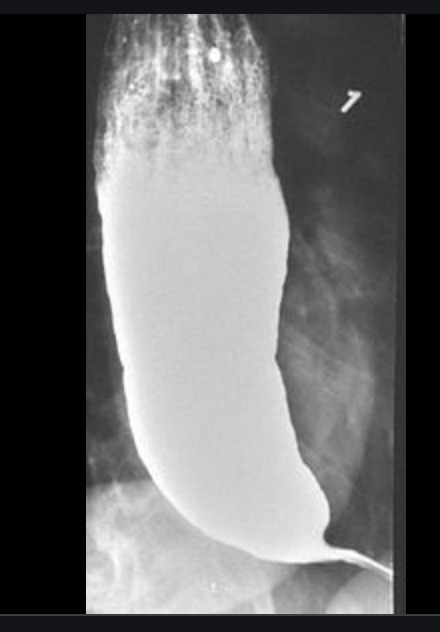
Un esame molto indicativo per la diagnosi di acalasia è l’esame radiografico delle prime vie digestive: il paziente beve un liquido opaco ai raggi X (in genere solfato di bario), il transito di questo “pasto opaco” viene seguito con fluoroscopia e si evidenzia l’arresto di questo al passaggio cardiale. La endoscopia può essere, nelle fasi iniziali, del tutto negativa. Nelle fasi conclamate essa conferma la dilatazione viscerale e quantifica una eventule esofagite da stasi. Il cardias in genere è in atteggiamento di chiusura, sondabile con sensazione di “scatto”.
L’esame che permette una diagnosi di certezza è la manometria esofagea ad alta risoluzione.. Questa consiste nel posizionare una sottile sonda nell’esofago, attraverso una narice, e registrare le variazioni di pressione all’interno del lume esofageo in concomitanza con le deglutizioni.
L’esofago normale durante una deglutizione ha delle contrazioni progressive (peristalsi) che “spingono” il bolo verso lo stomaco.
A livello del cardias vi è una ristretta zona (di 3- 4 cm) dove il muscolo rimane normalmente contratto ed impedisce al contenuto gastrico di tornare indietro nell’esofago (Sfintere Esofageo Inferiore): questa zona al momento dell’arrivo del bolo si rilascia e ne permette il passaggio.
Nei pazienti acalasici, la peristalsi scompare (ci sono delle contrazioni simultanee in tutto l’esofago) ed il cardias non si rilascia.
La pH-metria esofagea non è in genere indicata. Lo diventa dopo la terapia (endoscopica o chirurgica per evidenziare la comparsa di una eventuale malattia da reflusso post-operatoria o post-dilatazione